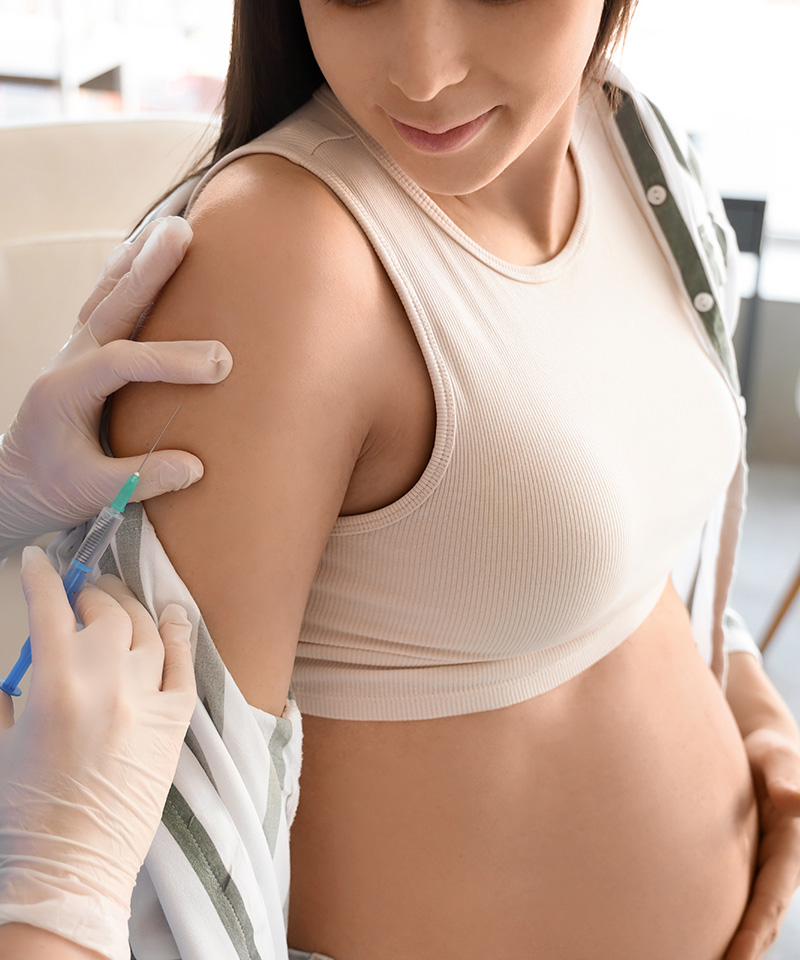
Sie schützen die Mutter vor Infektionen und sorgen gleichzeitig dafür, dass das ungeborene Kind bereits vor der Geburt wichtige Antikörper erhält.
Während der Schwangerschaft verändert sich das Immunsystem. Dadurch können Infektionen wie Grippe oder Keuchhusten schwerer verlaufen. Gleichzeitig hat der Körper die Fähigkeit, nach einer Impfung Antikörper zu bilden und diese über die Plazenta an das Kind weiterzugeben.
Antikörper sind spezielle Eiweiße, die das Immunsystem nach einer Impfung bildet, um Krankheitserreger schnell zu erkennen und unschädlich zu machen.
Dieser sogenannte Nestschutz ist besonders wertvoll, da Neugeborene in den ersten Lebensmonaten noch keinen vollständigen eigenen Impfschutz haben. Impfungen in der Schwangerschaft schließen somit gezielt eine empfindliche Schutzlücke.
Ein weiterer wichtiger Aspekt ist der Schutz durch das direkte Umfeld: Wenn enge Kontaktpersonen ebenfalls über einen aktuellen Impfschutz verfügen, wird das Risiko einer Ansteckung zusätzlich reduziert. Dieses Prinzip wird als Gemeinschafts- oder Herdenschutz bezeichnet und trägt wesentlich zur Sicherheit des Neugeborenen bei.
Auch die Grippeimpfung ist ein wichtiger Bestandteil der Schwangerschaftsvorsorge. Sie wird allen Schwangeren ab dem zweiten Schwangerschaftsdrittel empfohlen, bei bestimmten Vorerkrankungen ist sie auch schon im ersten Schwangerschaftsdrittel möglich.
Die Pertussis-Impfung ist eine der wichtigsten empfohlenen Impfungen in der Schwangerschaft und sollte idealerweise ab der 28. Schwangerschaftswoche und im dritten Schwangerschaftsdrittel erfolgen.
Keuchhusten kann bei Neugeborenen sehr schwer verlaufen und im schlimmsten Fall lebensbedrohlich sein.
Da Säuglinge erst ab dem zweiten Lebensmonat selbst geimpft werden können, sind sie in den ersten Wochen besonders gefährdet. Durch die Impfung der Mutter erhält das Kind jedoch bereits vor der Geburt schützende Antikörper.
Die Impfung erfolgt als Kombinationsimpfstoff, der neben Pertussis auch gegen Tetanus und Diphtherie schützt, häufig zusätzlich auch gegen Polio. Dies ist sinnvoll, da auch diese Impfungen regelmäßig aufgefrischt werden sollten. Falls aktuell keine Auffrischung gegen Polio erforderlich ist, kann dieser Bestandteil im Einzelfall entfallen.
Das Respiratorische Synzytialvirus ist ein weit verbreiteter Erreger von Atemwegsinfektionen. Während ältere Kinder und Erwachsene meist nur milde Symptome entwickeln, können Neugeborene und junge Säuglinge schwer erkranken. Besonders gefährdet sind sie in den ersten Lebensmonaten.
In Deutschland tritt RSV saisonal gehäuft auf. Die sogenannte RSV-Saison beginnt in der Regel im Herbst und reicht etwa von Oktober bis März. Ziel aller vorbeugenden Maßnahmen ist es daher, Säuglinge genau in dieser Zeit zuverlässig zu schützen.
Grundsätzlich stehen zwei unterschiedliche Strategien zur Verfügung: der Schutz des Kindes nach der Geburt und die Impfung der Schwangeren.
In Deutschland ist derzeit die häufigste und empfohlene Maßnahme der direkte Schutz des Neugeborenen nach der Geburt. Hierbei erhält das Kind eine einmalige Gabe eines spezifischen Antikörpers, zum Beispiel Nirsevimab. Es handelt sich nicht um eine klassische Impfung, sondern um eine sogenannte passive Immunisierung.
Der große Vorteil dieses Verfahrens ist der sofortige Wirkungseintritt: Das Kind ist direkt nach der Gabe geschützt. Die Schutzwirkung hält in der Regel über die gesamte erste RSV-Saison an. Deshalb wird die Anwendung zeitlich an den Geburtszeitpunkt angepasst. Kinder, die während der Saison geboren werden, erhalten den Antikörper möglichst früh nach der Geburt. Kinder, die außerhalb der Saison geboren werden, werden in der Regel vor Beginn der nächsten RSV-Saison im Herbst geschützt.
Die Ständige Impfkommission (STIKO) empfiehlt diese Prophylaxe aktuell für alle Neugeborenen und Säuglinge in ihrer ersten RSV-Saison.
Das Neugeborene ist somit bereits ab der Geburt geschützt. Nach aktueller Stellungnahme der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe wird die Impfung bevorzugt ab der 32. Schwangerschaftswoche (drittes Schwangerschaftsdrittel) empfohlen, um eine möglichst effektive Antikörperübertragung zu gewährleisten. Die Wirksamkeit hängt unter anderem davon ab, dass zwischen Impfung und Geburt ausreichend Zeit für die Antikörperbildung und -übertragung besteht bzw. dass die Mutter überhaupt genügend Antikörper bildet.
Aktuell wird die Impfung in der Schwangerschaft in der Regel nicht von den gesetzlichen Krankenkassen übernommen, so dass die Schwangere die Kosten selbst tragen muss.
Welche Strategie ist besser?
Beide Ansätze verfolgen dasselbe Ziel: den Schutz des Kindes in einer besonders vulnerablen Lebensphase während der RSV-Saison. In Deutschland liegt der Schwerpunkt derzeit auf der Antikörpergabe nach der Geburt, da sie unabhängig vom Zeitpunkt der Entbindung zuverlässig eingesetzt werden kann.
Die Impfung in der Schwangerschaft stellt eine sinnvolle Alternative dar, insbesondere wenn sie rechtzeitig erfolgt. Welche Maßnahme im individuellen Fall sinnvoll ist, hängt unter anderem vom Geburtszeitpunkt im Verhältnis zur RSV-Saison sowie von möglichen Risikofaktoren ab. Eine persönliche ärztliche Beratung hilft, die passende Entscheidung zu treffen.
Die Ständige Impfkommission empfiehlt Schwangeren eine Impfung gegen COVID-19 ab dem zweiten Schwangerschaftsdrittel, wenn keine ausreichende Basisimmunität besteht oder Risikofaktoren bzw. Vorerkrankungen vorliegen. Hintergrund ist ein erhöhtes Risiko für schwere Krankheitsverläufe in der Schwangerschaft. Eine individuelle ärztliche Beratung wird empfohlen.
Quellen
• Robert Koch-Institut (STIKO-Empfehlungen, Epid. Bulletin 01/2024 und 06/2024)
• Bundesministerium für Gesundheit
• Deutsche Gesellschaft für Gynäkologie und Geburtshilfe (DGGG) – Stellungnahme RSV (11/2023)
• Deutsche Gesellschaft für Perinatale Medizin
• Fachpublikationen (Thieme) zur RSV-Impfung in der Schwangerschaft
Kombination aus der Darstellung von Blutflüssen und von Flussprofilen Bild. Die Flussprofile liefern uns Informationen über die Versorgung der Plazenta, die Herzleistung des Kindes, eine eventuelle Blutarmut oder die Blutverteilung im kindlichen Kreislauf.
Die Untersuchung des fetalen Herzens ist eines der wichtigsten und auch schwierigsten Elemente der Feindiagnostik bei 20 Wochen. Zweidimensionaler Ultraschall, Farbdoppler und – wenn erforderlich – auch dreidimensionaler Ultraschall kommen zum Einsatz. Alle Kammern, Arterien und Venen des Körper- und des Lungenkreislaufs werden dargestellt. Den weit überwiegenden Teil der möglichen Herzfehler können wir bei dieser Untersuchung erkennen bzw. ausschließen.
Die Richtlinien regeln den Umfang der ärztlichen Betreuung in der Schwangerschaft und nach der Geburt. Zum Beispiel ist festgelegt, wann die drei Routine-Ultraschalluntersuchungen stattfinden sollen und aus welchen Gründen zusätzliche Untersuchungen angezeigt sein können. Wichtige Untersuchungen wie das Ersttrimester-Screening oder die Feindiagnostik bei unauffälligem Routine-Ultraschall sind in den Richtlinien nicht erfasst.
Lockerer Gewebespalt zwischen der Haut des Hinterkopfes und dem darunter liegenden Gewebe des ungeborenen Kindes. Eine Verbreiterung kann ein Frühzeichen eines Herz-Kreislaufproblems sein. Zwischen 11 und 13 Wochen kann der Messwert auch benutzt werden, um die Wahrscheinlichkeiten einiger genetischer Störungen zu berechnen.
Umfassende Ultraschalluntersuchung meist zwischen 20 und 22 Wochen. Bei früh entdeckten Auffälligkeiten können eine Feindiagnostik auch vor 20 Wochen sinnvoll sein. Der Umfang einer Feindiagnostik bei etwa 20 Wochen ist in Qualitätsanforderungen der Deutschen Gesellschaft für Ultraschall in der Medizin (DEGUM) beschrieben Link. Die Richtlinien zur Schwangerschaftsbetreuung sehen eine Feindiagnostik nur bei Auffälligkeiten im Routine-Ultraschall oder bei belasteter Vorgeschichte vor. Eine große Zahl der Schwangeren nimmt diese Untersuchung daher als Selbstzahler-Leistung in Anspruch. Bilder
Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.